Adipositaschirurgie in der Klinik für Allgemeine Chirurgie, Viszeral-, Gefäß- und Kinderchirurgie am UKS
In der Adipositaschirurgie, auch bekannt als bariatrische Chirurgie, befassen wir uns in der Klinik für Allgemeine Chirurgie, Viszeral-, Gefäß- und Kinderchirurgie am UKS mit operativen Eingriffen, um eine Gewichtsreduktion bei Menschen mit krankhaftem Übergewicht oder Adipositas zu erreichen. Eine solche Operation kommt immer dann infrage, wenn andere Maßnahmen wie Diät, Bewegung und Medikamente nicht greifen. Ziel ist neben dem Verlust von Gewicht auch eine Verbesserung möglicher adipositasbedingter Erkrankungen wie Typ-2-Diabetes, Bluthochdruck und Schlafapnoe (Atemaussetzer im Schlaf).
In der Klinik für Allgemeine Chirurgie, Viszeral-, Gefäß- und Kinderchirurgie am UKS bündeln wir aktuelles Fachwissen mit medizinischem Know-how zum Thema Adipositas. Unser Team ist spezialisiert auf operative Eingriffe als Teil einer ganzheitlichen Adipositastherapie.
Zu unseren operativen Verfahren auf dem modernsten Stand der Wissenschaft gehören
- Magenballon
- Magenbypass (Roux-en-Y-Magenbypass, „Mini-Magenbypass“)
- Magenband und Schlauchmagenbildung
Für uns ist es selbstverständlich, dass wir nach Möglichkeit auf schonende minimalinvasiven OP-Techniken zurückgreifen. Bei Vorliegen einer primären Indikation zur Operation gemäß der aktuellen S3-Leitlinie „Chirurgie der Adipositas und metabolischer Erkrankungen“ führen wir den Eingriff ohne vorherigen Kostenübernahmeantrag durch.
Unser Adipositaszentrum
Seit 2022 ist das Adipositaszentrum in der Klinik für Allgemeine Chirurgie, Viszeral-, Gefäß- und Kinderchirurgie am UKS aufgrund der entsprechenden Qualifikation des leitenden Operateurs und gemäß den Vorgaben der deutschen Fachgesellschaften CAADIP und DGAV als „Zentrum mit besonderer Expertise“ zertifiziert. So können Sie sich in jederlei Hinsicht vertrauensvoll an uns wenden. Wir unterstützen Sie fachlich versiert, emphatisch und fürsorglich.
Behandlung von Nebenerkrankungen
Auch Nebenerkrankungen, die die Lebenserwartung vieler krankhaft adipöser Menschen verringern und ihre Lebensqualität drastisch einschränken, bezieht unser hoch qualifiziertes ärztliches Team in die Versorgung der PatientenInnen ein.
Wissenschaftlich nachweisbar kommen zwei Drittel aller übergewichtigen DiabetikerInnen nach der Behandlung dauerhaft ohne weitere Diabetestherapie aus. Bluthochdruck verschwindet ebenso häufig wie Fettstoffwechselstörungen und andere mit Adipositas einhergehende Erkrankungen.
Quelle: AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften)
Unterschiedliche OP-Verfahren
Durch die Implantation des Magenbandes wird ein kleiner Pouch (Vormagen) gebildet. Die innere Oberfläche des Bandes ist mit destilliertem Wasser auffüllbar. Je nach Füllungszustand ändert sich der innere Durchmesser des Bandes und bedingt damit die Steuerbarkeit des Durchlasses von dem Vormagen in den Hauptmagen. Das Band wird mit der unter der Haut gelegenen Steuerkammer (Port) durch ein langes Silikonband verbunden. Die alleinige Restriktion verlangt eine hohe Compliance (Mitarbeit) des Patienten. Das Prinzip besteht darin, dass nach Platzierung des Magenbandes die Patienten ihre Flüssigkostphase zunächst fortsetzen und nach 3 Wochen erneut einbestellt werden. Haben die Patienten mehr als 5 bis 7 kg abgenommen, so wird zugewartet, bis die Gewichtsabnahme stagniert. Es gibt Patienten, die allein durch die Implantation des Magenbandes ausreichend an Gewicht abnehmen, ohne dass das Band jemals durch Punktion der Portkammer eingestellt wurde. Kommt es zum Gewichtsstillstand oder die Patienten haben nicht ausreichend in der Initialphase abgenommen, dann wird mit einer sehr feinen dünnen Nadel die Portkammer unter der Haut unter Durchleuchtung punktiert und das Magenband mit 2-3 ml destilliertem Wasser aufgefüllt. Nach Entfernung der Portnadel werden die Patienten angehalten am gleichen Tage nur flüssige Nahrung zu sich zu nehmen. Sie müssen unmittelbar vor Verlassen des Krankenhauses in der Lage sein ausreichend zu trinken. Am nächsten Tag sollten die Patienten entsprechend der Ernährungsempfehlung sehr gut kauen und langsam essen, so dass zwischen jedem Schluckakt min. zwei Minuten vergehen. Erfolgreich eingestellt sind die Patienten in der Lage 40 bis 50 % ihres Übergewichtes innerhalb von einem Jahr zu verlieren.
Während es bei der Magenbandeinlage kaum zu Komplikationen kommen kann, treten diese manchmal - auch noch nach Jahren! - nach der Implantation auf: am häufigsten ist das sog. „Slippage“, d.h. das Verrutschen des Magens durch das Magenband, wodurch es zu einem Verschluss der Durchtrittsstelle kommt. Zeichen sind die Unfähigkeit zu trinken und unstillbares Erbrechen. In diesem Fall muss eine sofortige Vorstellung in einem Adipositas-Zentrum erfolgen. Kann durch Entblocken des Magenbandes, d.h. Entfernung der gesamten Füllmenge aus dem Portsystem, nicht eine Passage für das Röntgen-Kontrastmittel durch das Band erreicht werden, so muss notfallmäßig durch eine Operation das Band geöffnet und entfernt werden. Eine weitere postoperative Komplikation ist die Magenbandmigration, d.h. das Einwachsen des Magenbandes in den Magen. Eine erneute Gewichtszunahme oder Schmerzen im Bereich der Portkammer (ggf. auch Rötung, Schwellung oder Infektion) können Zeichen einer Magenbandmigration sein. In diesen Fällen muss eine endoskopische Diagnostik erfolgen und das Magenband entfernt werden.
Die Schlauchmagenoperation ist neben dem Roux-Y-Magenbypass eine der Standardoperationen in der Adipositaschirurgie. Bei der Schlauchmagenoperation werden 90% des Magenvolumens entfernt, so dass der Magen am Ende der Operation ein Volumen von ca. 70 ml fasst. Der abgetrennte Magen wird aus dem Bauchraum entfernt und das Volumen gemessen. Ab einem entfernten Volumen von mindestens 500 ml tritt der Effekt der Gewichtsreduktion ein. Die Operation gehört zu den restriktiven Verfahren (Magenverkleinerung) in der Adipositaschirurgie, wirkt jedoch auch hormonell über die Reduktion des Hormons Ghrelin (Hungerhormon). Durch die Magenverkleinerung wird das Sättigungsgefühl schon nach kleinen Mengen an Nahrung erreicht, durch die fehlende Ghrelinproduktion bleibt ein neu auftretendes Hungergefühl aus. Eine parallele Änderung des Essverhaltens und daraus resultierend des Lebensstils ist wie bei jedem adipositaschirurgischen Eingriff für den Erfolg erforderlich. Eine lebenslange Vitaminsubstitution sollte nach der Operation erfolgen. Im Speziellen sollte Vitamin B12 regelmäßig substituiert werden, um Mangelerscheinungen vorzubeugen. Die Schlauchmagenbildung wird laparoskopisch, d.h. über 4-5 Einstiche in der Bauchdecke durchgeführt. Vor der Operation ist eine vierwöchige Flüssigkostphase einzuhalten. Es ist wissenschaftlich nachgewiesen, dass es hierdurch zu einer Verbesserung der verschiedenen Organfunktionen kommt, was die Grundlage für einen erfolgreichen und sicheren Operationsverlauf ist. Zudem führt eine präoperative Gewichtsreduktion von ca. 5% des Körpergewichts zu einer besseren langfristigen Gewichtsabnahme. Die Operation kann bei jedem morbid adipösen Patienten, unabhängig von Alter, BMI und Begleiterkrankungen durchgeführt werden. Bei Patienten mit einem extrem hohen BMI (BMI > 60 kg/m2) ist es manchmal primär erforderlich eine konservative Therapie zur Gewichtsreduktion unter stationären Bedingungen durchzuführen, um das Operationsrisiko zu minimieren. In besonderen Fällen wird im Anschluss an die Schlauchmagenoperation ein malabsorptives Verfahren (Magenbypass oder biliopankreatische Diversion) durchgeführt.
© Johnson & Johnson Medical GmbH
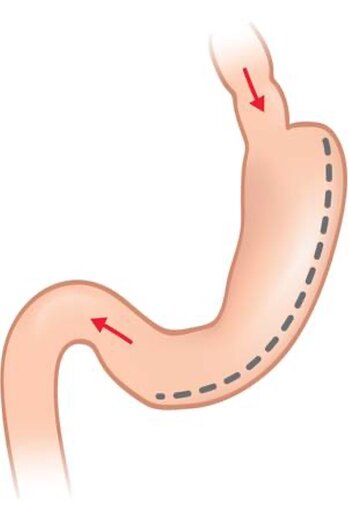
Schlauchmagen
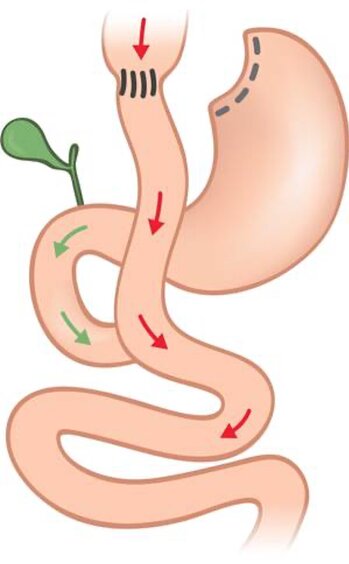
Der Roux-en-Y-Magenbypass ist eine der Standardoperationen in der Adipositaschirurgie und zählt zu den weltweit am häufigsten durchgeführten Verfahren. Der Eingriff führt zu einer Gewichtsreduktion von 60% bis 70% des Übergewichts in den ersten zwei Jahren nach der Operation. Im Rahmen der Operation wird am Mageneingang eine etwa 30 ml fassende Tasche (sogenannter Magenpouch) gebildet. Der Hauptteil des Magens wird ausgeschaltet, verbleibt jedoch im Bauchraum. Die Magentasche wird anschließend mit dem Dünndarm verbunden, wobei eine bestimmte Strecke des Dünndarms von der Nahrungspassage ausgeschlossen wird. Der Hauptmechanismus für den Gewichtsverlust ist die Nahrungsrestriktion. Hormonale Veränderungen (GLP-1 Hormon, Ghrelin) unterstützen nicht nur die Gewichtsabnahme, sondern beeinflussen auch die Insulinregulation. Aus diesem Grund ist das Verfahren besonders bei Diabetikern geeignet, da es häufig schon nach wenigen Tage zu einer Reduktion der oralen Antidiabetika und sogar der Insulinzufuhr kommt. Teilweise kann diese im Verlauf der Therapie vollkommen beendet werden. Aus diesem Grund werden im Rahmen von Studien mittlerweile auch Patienten mit einem BMI zwischen 26 bis 35 kg/m2 und einem insulinpflichtigen Diabetes operiert. Der Magenbypass beseitigt zudem auch einen gastroösophagealen Reflux und ist dadurch eine effektive Therapiemaßnahme zur Behandlung von Refluxbeschwerden. Die Magenbypassoperation wird laparoskopisch, d.h. über 4-5 Einstiche in der Bauchdecke durchgeführt. Vor der Operation ist eine vierwöchige Flüssigkostphase einzuhalten. Es ist wissenschaftlich nachgewiesen, dass es hierdurch zu einer Verbesserung der verschiedenen Organfunktionen kommt, was die Grundlage für einen erfolgreichen und sicheren Operationsverlauf ist. Zudem führt eine präoperative Gewichtsreduktion von ca. 5% des Körpergewichts zu einer besseren langfristigen Gewichtsabnahme. Eine parallele Änderung des Essverhaltens und daraus resultierend des Lebensstils ist wie bei jedem adipositaschirurgischen Eingriff für den Erfolg dringend erforderlich. Eine lebenslange Substitution von Vitaminen und Spurenelementen ist elementar, um Mangelerscheinungen vorzubeugen.
© Johnson & Johnson Medical GmbH
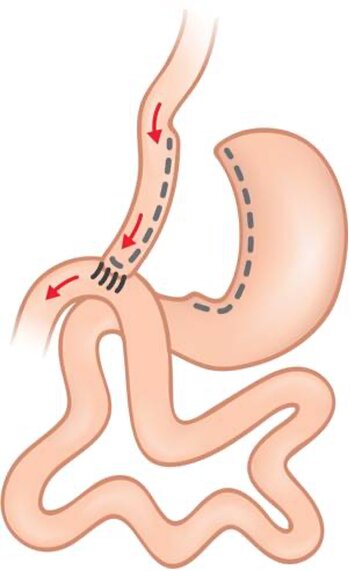
Der Mini-Gastric Bypass (MGB) oder auch One-Anastomosis Gastric Bypass (OAGB) ist keine Sparvariante des Roux-Y-Magenbypass, sondern ist hinsichtlich der Länge der aus der Nahrungspassage ausgeschalteten Dünndarmschlinge ebenbürtig.
Vor der Minimalinvasiven Chirurgie wurden Adipositasoperationen über lange Bauchschnitte durchgeführt; zur Operation des MGB war der Bauchschnitt deutlich kürzer, deshalb „Mini-GB“.
Die MGB-Operation wird standardmäßig laparoskopisch, d.h. über 5 kleine Hautschnitte in der Bauchdecke durchgeführt. Im Bereich der rechtsseitigen kleinen Kurve des Magens wird eine schlauchförmige Magentasche (sog. Magenpouch) gebildet; diese sollte zwischen 16 bis 22 cm lang sein und hat dann ein Füllvolumen von ca. 50-60 ml. Anschließend wird der Dünndarm vom Zwölffingerdarm aus auf 150-200 cm gemessen und diese Darmschlinge längs an das Pouchende angeschlossen. So gelangt der Speisebrei direkt in die abführende Dünndarmschlinge; über den zuführenden Darmabschnitt werden Magensäure, Bauchspeicheldrüsensäfte und Gallenflüssigkeit zur Verdauung der Nahrung beigemischt. Die Mechanismen für den Gewichtsverlust sind somit die Nahrungsrestriktion und -Malabsorption;
hierbei unterstützen und beeinflussen hormonale Veränderungen (Ghrelin, Leukin, GLP-1- Hormon ) die Gewichtsabnahme und die Insulinregulation. Dieses OP-Verfahren ist ebenfalls bei Diabetikern besonders effektiv, da es häufig schon nach wenigen Tagen zu einer Reduktion der oralen Anitdiabetika und sogar der Insulinzufuhr kommt. Teilweise kann diese im Verlauf der Therapie vollkommen beendet werden. Der MGB ist etwas leichter (mit kürzerer OP-Zeit) als der Roux-Y-Magenbypass anzulegen. Die Indikationsstellung kann auf Patienten mit relativ hohem BMI ausgedehnt werden; abhängig vom Fettverteilungsmuster sind häufig auch Patienten mit einem BMI > 70 kg/m2 mittels MGB versorgbar. Vor der Operation ist eine 2-3 wöchige Flüssigkostphase einzuhalten. Es ist wissenschaftlich nachgewiesen, dass es hierdurch zu einer Verbesserung der verschiedenen Organfunktionen kommt, was die Grundlage für einen erfolgreichen und sicheren Operationsverlauf ist. Sehr wichtig ist postoperativ die Änderung des Essverhaltens und damit des Lebensstils, sowie eine lebenslange Supplementation von Vitaminen, Spurenelementen und Eiweiß, um Mangelerscheinungen vorzubeugen.
© Johnson & Johnson Medical GmbH
Eine Umwandlungsoperation wird als Verfahrenswechsel oder „Switch“ bezeichnet und wird bei inadäquatem Gewichtsverlust (= effektiver Gewichtsverlust weniger als 30%), bei einer deutlichen Gewichtszunahme oder bei unzureichendem metabolischen Effekt (z.B. Wiederauftreten von Diabetes mellitus) durchgeführt. In der Regel handelt es sich um einen Wechsel von einem restriktiven Verfahren (Magenband, Schlauchmagen oder vertikale Gastroplastik) zu einem kombiniert restriktiv-malabsorptiven Verfahren (z.B. Magenbypass oder biliopankreatische Diversion).
Als Revisionseingriffe werden Operationen bezeichnet, deren Zweck die Wiederherstellung der Restriktion ist (z.B. Re-Banding, Pouchnachresektion oder blind-loop-Nachresektion nach Magenbypass, Banding nach Magenbypass oder Nachresektion nach Schlauchmagen) oder die Beseitigung von aufgetretenen Nebenwirkungen und Komplikationen (bei Dumping, Mangelernährung oder Refluxkrankheit).


